Gastroenterologia a Roma Centro
Se stai cercando un Gastroenterologo a Roma Centro, affidati a un team di specialisti con esperienza nella prevenzione, diagnosi e cura delle malattie gastroenterologiche. Offriamo visite approfondite, esami diagnostici e programmi di prevenzione personalizzati.
Visite ed esami disponibili
Perché scegliere il nostro Servizio di Gastroenterologia
Il nostro approccio integra competenza specialistica, tecnologie diagnostiche avanzate e attenzione al paziente. La posizione nel cuore di Roma rende semplice raggiungere lo studio sia con i mezzi pubblici che in auto (non ZTL).
Visita Gastroenterologica
La visita gastroenterologica è l’atto medico fondamentale per valutare la funzionalità e l’integrità dell’apparato digerente. Non si tratta di una semplice “chiacchierata”, ma di un protocollo diagnostico che integra la narrazione del paziente con la semiotica medica.
Queste sono le fasi principali:
1. Anamnesi (Intervista Iniziale)
In questa fase, il gastroenterologo ricostruisce la storia clinica. È un’indagine meticolosa che si divide in:
- Anamnesi familiare: per individuare predisposizioni genetiche (come celiachia, poliposi o neoplasie del colon).
- Anamnesi fisiologica: analisi dello stile di vita, regime alimentare, abitudini alvine (regolarità intestinale) e uso di farmaci (specialmente FANS o antibiotici che alterano il microbiota).
- Anamnesi patologica: lo studio dei sintomi attuali — come dispepsia (digestione difficile), pirosi (bruciore), meteorismo o dolore addominale — definendone cronologia e intensità.
2. Esame Obiettivo (Semeiotica dell’addome)
È il momento del contatto fisico. Il medico utilizza tecniche codificate per “leggere” cosa accade all’interno della cavità addominale:
- Ispezione: Si osserva la conformazione dell’addome per rilevare asimmetrie, cicatrici o distensioni.
- Auscultazione: Tramite il fonendoscopio, si ascoltano i borborigmi (i rumori intestinali). Un’assenza di rumori o, al contrario, rumori metallici, possono indicare diverse condizioni di motilità.
- Percussione: Serve a valutare la presenza di gas (timpanismo) o di masse solide/liquidi (ottusità).
- Palpazione (Superficiale e Profonda): È la manovra chiave. Il medico cerca aree di dolorabilità, valuta la consistenza degli organi (fegato e milza) e verifica l’assenza di segni di irritazione peritoneale (come il celebre segno di Blumberg).
3. Valutazione e Iter Diagnostico
Una volta raccolti i dati, lo specialista può formulare un sospetto diagnostico. Se il quadro non è conclusivo, vengono prescritti approfondimenti mirati:
- Esami ematochimici: per valutare indici di infiammazione (PCR), funzionalità epatica o markers per la celiachia.
- Indagini strumentali: come l’Ecografia addominale, la Gastroscopia o la Colonscopia per una visione diretta delle mucose.
- Test funzionali: come il Breath Test per l’intolleranza al lattosio o per la ricerca dell’Helicobacter pylori.
4. Conclusioni e Indicazioni
Al termine della visita, il Gastroenterologo:
- Elabora una diagnosi o una valutazione dello stato di salute dell’apparato digerente.
- Prescrive o consiglia eventuali ulteriori esami diagnostici di approfondimento.
- Fornisce indicazioni terapeutiche, che possono includere modifiche dello stile alimentare, la prescrizione di farmaci o indicazioni chirurgiche.
La visita gastroenterologica non serve solo a curare un “mal di pancia”, ma a decodificare i segnali di un sistema complesso che comunica costantemente con il nostro sistema nervoso e immunitario.
Ecografia addome completo
L’ecografia dell’addome completo è un’indagine diagnostica non invasiva che sfrutta le proprietà fisiche degli ultrasuoni per mappare l’anatomia e lo stato di salute degli organi interni.
A differenza delle radiazioni ionizzanti (utilizzate nella RX o nella TC), l’ecografia è una metodica basata sull’emissione di onde sonore ad alta frequenza, del tutto innocue per i tessuti biologici.
Ecco un’analisi tecnica, ma accessibile, di come funziona e cosa indaga:
1. Il principio fisico: l’eco di ritorno
Tutto avviene tramite il trasduttore (la sonda), un dispositivo che contiene cristalli piezoelettrici. Questi cristalli emettono impulsi sonori che penetrano nell’addome e “rimbalzano” in modo differente a seconda della densità del tessuto che incontrano (fegato, calcoli, cisti, gas).
- Tessuti solidi: riflettono molte onde (appaiono chiari o bianchi, definiti iperecogeni).
- Liquidi: lasciano passare il suono (appaiono neri, definiti anecogeni).
- Gas: riflettono totalmente il suono creando un’”ombra” che impedisce la visione (motivo per cui l’aria intestinale è il “nemico” dell’ecografista).
2. Cosa viene esaminato?
L’esame “completo” si divide convenzionalmente in due macro-aree che vengono studiate in un’unica sessione:
Addome Superiore
- Fegato e Vie Biliari: per escludere steatosi (fegato grasso), cisti, noduli o calcoli nella colecisti.
- Pancreas: organo complesso situato in profondità, studiato per individuare infiammazioni (pancreatiti) o formazioni anomale.
- Milza: valutata per dimensioni e consistenza (fondamentale in caso di patologie ematologiche o infettive).
- Aorta Addominale: per monitorare il diametro del vaso e prevenire aneurismi.
Addome Inferiore (Pelvi)
- Apparato Urinario: morfologia dei reni (ricerca di calcoli o idronefrosi) e della vescica (valutazione della parete e del residuo post-minzionale).
- Organi Genitali Interni: valutazione della prostata (nell’uomo) o di utero e ovaie (nella donna), fornendo un primo screening morfologico essenziale.
3. La preparazione: perché è fondamentale?
Per ottenere immagini di alta qualità clinica, il paziente deve seguire due regole d’oro:
- Digiuno (almeno 6-8 ore): Serve a mantenere la colecisti distesa (piena di bile) e a ridurre al minimo il meteorismo intestinale, che altrimenti coprirebbe gli organi sottostanti.
- Vescica Piena: Bere circa 1 litro d’acqua un’ora prima dell’esame crea una cosiddetta “finestra acustica”. L’acqua nella vescica trasmette perfettamente gli ultrasuoni, permettendo di visualizzare chiaramente gli organi pelvici situati dietro di essa.
Perché è un esame “operatore-dipendente”?
A differenza della TAC, dove le immagini sono acquisite in modo automatizzato, l’ecografia dipende fortemente dall’abilità manuale e dall’occhio clinico del medico. È una procedura dinamica: il medico chiede al paziente di inspirare e trattenere il fiato per abbassare il diaframma e “spingere” gli organi verso il basso, rendendoli più visibili.
In sintesi: L’ecografia addome completo è il “check-up” d’eccellenza: rapido, indolore e privo di controindicazioni, capace di fornire risposte immediate su una vasta gamma di patologie addominali.
Ecografia anse intestinali
L’ecografia delle anse intestinali è un’indagine diagnostica di secondo livello che rappresenta l’evoluzione specialistica dell’ecografia addominale standard. Mentre quest’ultima si concentra sugli organi “pieni” (come fegato e reni), l’ecografia delle anse è progettata per superare i limiti fisici imposti dal gas e dal contenuto intestinale, focalizzandosi esclusivamente sul tubo digerente.
Ecco come questa metodica permette di “vedere” l’intestino in modo non invasivo:
1. La Tecnologia: Oltre la superficie
L’esame si distingue per l’uso combinato di diverse sonde ultrasonografiche:
- Sonda Convex (bassa frequenza): utilizzata per una visione d’insieme dell’addome e per localizzare le aree di interesse.
- Sonda Lineare ad alta frequenza (7-12 MHz): è il vero “microscopio” dell’ecografista. Grazie all’elevata risoluzione, permette di distinguere la stratificazione della parete intestinale (mucosa, sottomucosa, muscolare e sierosa), che in condizioni normali ha uno spessore inferiore ai $3 \text{ mm}$.
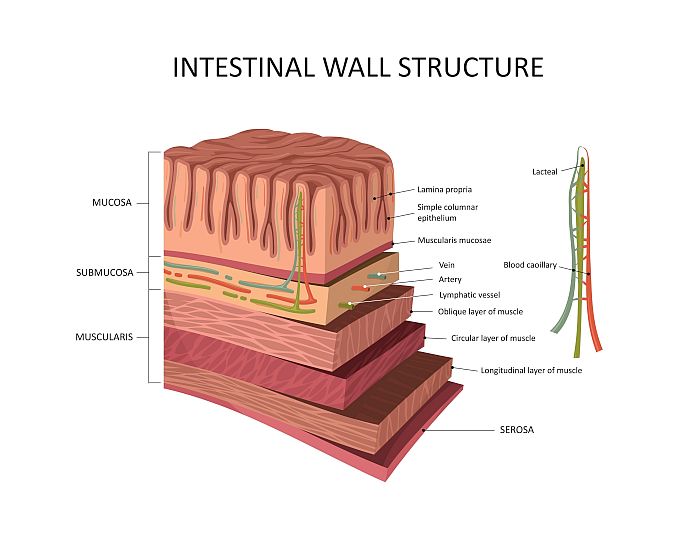
2. Cosa analizza il medico?
Durante l’esame, lo specialista non osserva solo l’immagine statica, ma valuta parametri dinamici fondamentali:
- Spessore parietale: Un aumento dello spessore è spesso il primo segno di un processo infiammatorio (come nel Morbo di Crohn o nella Colite Ulcerosa).
- Vascolarizzazione (Power Doppler): Permette di valutare l’afflusso di sangue nelle pareti. Un aumento della vascolarizzazione indica una malattia in fase attiva.
- Peristalsi e Comprimibilità: Un’ansa sana è elastica e si muove; un’ansa malata appare spesso rigida, fissa e non comprimibile sotto la pressione della sonda.
- Linfonodi e Grasso Mesenterico: Si ricercano segni indiretti di infiammazione, come l’ispessimento del grasso che circonda l’intestino o l’aumento di volume dei linfonodi satelliti.
3. Applicazioni Cliniche: Quando è necessaria?
Questo esame è diventato il gold standard non invasivo per:
- Diagnosi e Follow-up delle MICI (Malattie Infiammatorie Croniche Intestinali): Monitorare l’efficacia delle terapie biologiche senza dover ricorrere continuamente alla colonscopia.
- Sospetta Appendicite o Diverticolite: Identificare rapidamente l’infiammazione e le eventuali complicanze (ascessi o fistole).
- Diagnosi Differenziale: Aiuta a distinguere tra una patologia organica (es. infiammazione reale) e un disturbo funzionale come la Sindrome dell’Intestino Irritabile (IBS).
4. Preparazione e Svolgimento
A differenza della colonscopia, l’ecografia delle anse è totalmente indolore e non richiede preparazioni invasive (niente beveroni lassativi).
- Digiuno: È richiesto un digiuno di circa 6-8 ore per ridurre la presenza di meteorismo (aria) che ostacolerebbe il passaggio degli ultrasuoni.
- Alimentazione: Nei due giorni precedenti, è consigliabile una dieta povera di scorie (evitare verdure, legumi e frutta) per limitare i gas intestinali.
- Durata: L’esame dura mediamente 20 minuti, durante i quali il medico esercita delle leggere compressioni mirate sull’addome per spostare il gas e isolare le anse da studiare.
Questo esame permette di ottenere risposte precise in tempo reale, offrendo al gastroenterologo una “mappa” immediata dello stato infiammatorio del paziente, fondamentale per impostare o correggere tempestivamente una terapia.